Noch in den ersten Jahren dieses Jahrtausends konnte man einen verdächtigen PSA-Wert nur durch Ultraschall, die Tastuntersuchung der Prostata und dann später eine ultraschallgesteuerte Biopsie der Prostata abklären. Vor 40 Jahren war die Biopsie nur durch den Finger des Urologen geführt und später durch eine Ultraschallsonde ergänzt. Es war aber nur in wenigen Fällen möglich, das verdächtige Areals einzugrenzen. Meist war die Probenentnahme somit nicht gezielt, sondern eher zufallsgesteuert. Genau hierbei hat es im wahrsten Sinne des Wortes eine Zeitenwende gegeben.
Zeitenwende der Prostatadiagnostik mit MRT
Ist der PSA-Wert oder die PSA-Dynamik verdächtig, macht man heute bei den Männern ergänzend zum Ultraschall eine Kernspin-Untersuchung (MRT) der Prostata. Denn mithilfe spezieller Verfahren der Bildanalyse kann der erfahrene Röntgenarzt Zonen erkennen, in denen tumorverdächtige Veränderungen vorhanden sind. Dadurch ist es möglich,
- mehr klinisch bedeutsame Prostatakarzinome zu entdecken und gleichzeitig
- rund 40 % weniger Prostatabiopsien durchzuführen.
Die im MRT (Magnet-Resonanz-Tomographie) als verdächtig vermessenen Areale können wie auf einer Landkarte präzise markiert werden, um sie dann ähnlich einer „GPS-Ortung beim Autofahren“ im Ultraschall zur Identifikation der suspekten Strukturen zu nutzen. Sie können dann zielgenau punktiert werden.
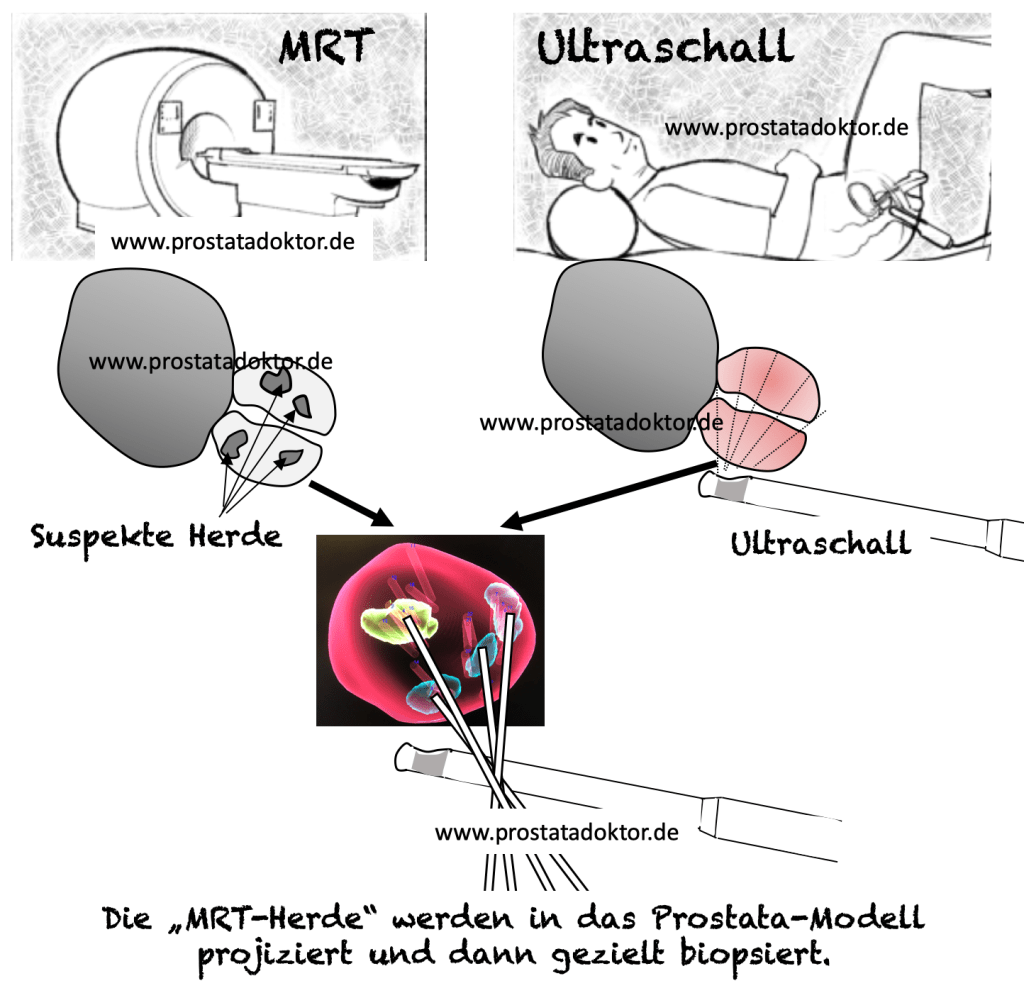
Viele Studien haben inzwischen gezeigt, dass man mit dieser Fusionsbiopsie die Treffsicherheit der Gewebediagnostik um ein Vielfaches steigern kann. Neben den gezielten Biopsien sollen laut Leitlinie auch systematische Gewebeproben aus den im MRT unauffälligen Gewebeanteilen der Prostata erfolgen, da dadurch die Aussagekraft der Diagnose nachweislich gesteigert wird.
Was sieht das MRT, was der Urologe im Ultraschall nicht sehen kann?
- Bei der Magnet-Resonanz-Tomographie (MRT) werden nicht nur die anatomischen Strukturen dargestellt, sondern auch deren dynamisches Verhalten. Den Betroffenen wird während der Untersuchung die Substanz Gadolinium gespritzt, die dazu führt, dass sich die Magnetisierung der Wasserstoffatome schneller zurückbildet. Dadurch können Blutgefäße viel besser dargestellt werden, was wiederum erlaubt, Unterschiede der Durchblutung und damit eine dynamische Gewebebeurteilung durchführen zu können. Dadurch kann besser zwischen gut- und möglicherweise bösartigem Geweben unterschieden werden.
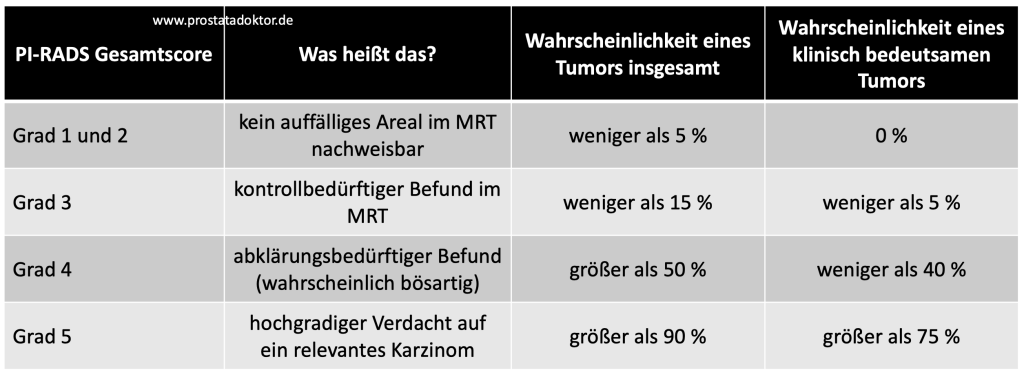
- Weltweit haben sich die MRT-Spezialisten auf eine allgemeingültig Klassifikation zur Beschreibung der Veränderungen geeinigt. Diese heißt PIRADS (Prostate Imaging Reporting and Data System) und wird mit den Stufen 1 bis 5 unterschieden. Hinter einer PIRADS-4-Veränderung steckt wahrscheinlich und hinter einer PIRADS-5-Veränderung »sehr wahrscheinlich« ein Prostatakrebs.
Warum muss man eine Gewebeprobe entnehmen, wenn das MRT so gut ist?
- Leider gibt es immer noch Radiologen, die in den schriftlichen Befund bei einer MRT-Untersuchung schreiben, man erkenne ein „ausgedehntes Prostatakarzinom“. Das ist nicht zulässig, denn die Artbeurteilung, was die Ursache einer Veränderung ist, darf NUR ein Pathologe unter dem Mikroskop treffen.
- Die Tabelle der PIRADS-Klassifikation zeigt, dass mit steigender Punktzahl der PIRADS-Einteilung auch die Wahrscheinlichkeit einer bösartigen Ursache steigt. Zwar ist bei einer Grad 5-Veränderung die Wahrscheinlichkeit einer bösartigen Erkrankung hoch, aber dennoch nicht 100 %. Genau deshalb darf einzig der Pathologe die Diagnose einer Krebserkrankung stellen. Zudem gilt in zertifizierten Zentren das 4-Augen-Prinzip: Im Falle eines Krebs muss ein 2. Pathologe den Befund bestätigen.
- Im Unterschied zu vielen überflüssigen Regularien erscheint diese strenge Vorgabe sehr sinnvoll, weil die Folgewirkungen einer Krebsdiagnose und der Therapie das Leben des Mannes möglicherweise stark verändern.
Wie läuft die Biopsie ab?
In aller Regel kann die Gewebeentnahme in Lokalbetäubung erfolgen, im Ausnahmefall auch mit einer „Schlafspritze“ (= Analgosedierung), bei der ein schmerzstillendes Medikament bei gleichzeitiger Beruhigung gespritzt wird, der Betroffene jedoch im Unterschied zur Narkose selbstständig weiter atmet.
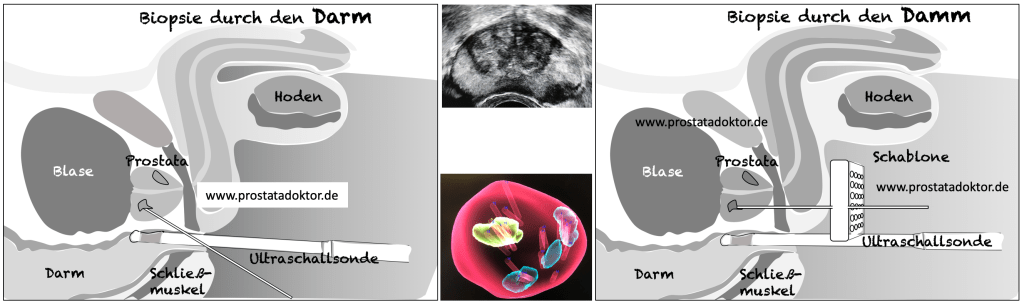
- Meist werden die Patienten in der sogenannten „Steinschnittlage“ behandelt. Wie im oberen Bild erkennbar, liegt man auf dem Rücken und die Beine werden angewinkelt und ein wenig zur Seite gespreizt in Beinschalen gelegt. Man nennt diese „gynäkologische“ Lagerung von Männern „Steinschnittlage“, weil vor mehr 150 Jahren in dieser Lagerung mit einem Schnitt von unten Steine aus der Blase entfernt wurden. Heutzutage ist nur noch die Lagerung gleich, alles andere erfolgt heutzutage revolutionär anders.
- Über der Blasen-und Prostataregion wird oberhalb ein Gerät positioniert, das die exakte Position der Ultraschallsonde elektromagnetisch verfolgt. Dadurch ist eine Echtzeit-Verfolgung der Ausrichtung der Sonde und damit der Biopsie möglich.
- Nach Gabe eines Gleitgels wird die Ultraschallsonde vollkommen schmerzfrei in den Enddarm eingeführt. Dann erfolgt sowohl bei der Gewebeentnahme durch den Damm oder durch den Enddarm eine Lokalbetäubung. Dabei wird das Betäubungsmittel unter Ultraschallkontrolle mit einer sehr feinen Nadel neben der Prostata und im Dammbereich eingebracht.
Was für Folgewirkungen kann die Gewebeprobe der Prostata haben:
- Bei der Hälfte der Männer kommt es für einige Tage zum Blutaustritt aus der Harnröhre, meistens zu Beginn der Blasenentleerung. Dies deshalb, da die Drüsenschläuche der Prostata normalerweise einen Teil des Ejakulats in die Harnröhre abgeben und jetzt das Blut, das sich als Folge der kleinen Verletzung durch die Probenentnahme bilden kann, dem gleichen Weg folgt. Die Männer sollten lediglich vermehrt trinken, mehr muss man nicht machen.
- Erfolgt die Biopsie durch den Enddarm, kann es für einige Tage zu einer Blutauflagerung auf dem Stuhl kommen.
- Bei einem Viertel der Männer ist das Sperma für mehrere Wochen blutig. Dies deshalb, da das Blut nach der Biopsie in die Samenblasen eindringt und in diesen „gefangen“ ist. Es kann nur bei der Ejakulation nach „draußen“. Das kann dann zum irritierenden Phänomen der sogenannten Hämospermie führen, die aber harmlos ist.
- Wird die Probenentnahme durch den Enddarm („transrektal“) vorgenommen, erhalten die Männer immer eine antibiotische Schutzabdeckung. Trotzdem kann es selten (bei 1 von 625 Männern) zum Auftreten von Fieber und einer lokalen Entzündung der Prostata kommen. Die Betroffenen müssen dann stationär aufgenommen werden, um eine Antibiose als Infusionen zu erhalten.
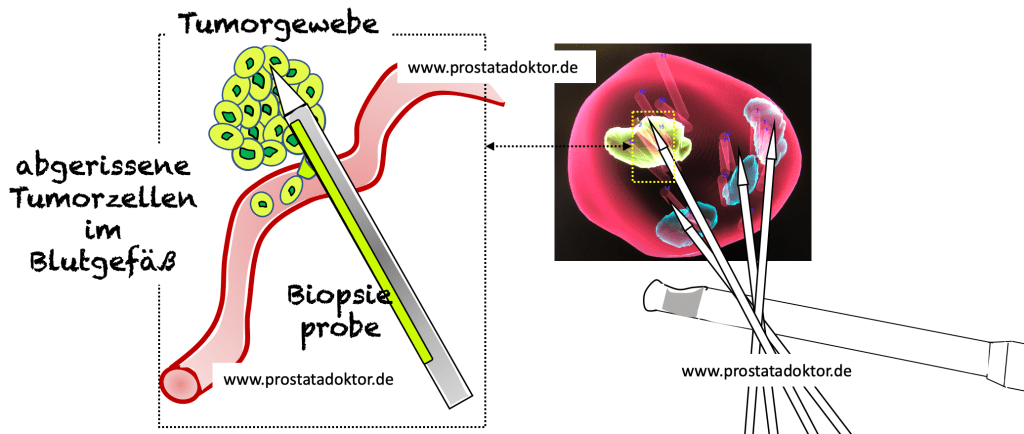
Kommt es durch die Gewebeprobe zur einer Streuung eines eventuell vorhandenen Krebsgeschehens?
Gefühlt fragt jeder 3. Mann vor der Gewebeprobe, ob es durch die Biopsie zu einer Tumorstreuung kommt. So gibt es ja im Volksmund den Glauben, dass wenn erst einmal Luft an die Krebsgeschwulst gekommen sei, diese umso schneller wachse. Die korrekte Antwort auf die Frage, ob es nicht zumindest zu einer Aussaat von Tumorzellen kommt, ist nicht einfach, weil Einzelereignisse nie auszuschließen sind. Dennoch gibt es wissenschaftlich belegt entkräftende Argumente:
- Es gibt mehrere Untersuchungen, die wissenschaftlich zeigen, dass es durch eine Biopsie zu keiner beziehungsweise einem extrem geringen Risiko einer Tumorstreuung kommt. So hat man beispielsweise bei Patienten mit einem Tumor des Nierenbeckens in der 2-Jahres-Nachsorge nach einer Biopsie keine erhöhte Rate einer Streuung gefunden. In einer sehr interessanten Studie mit 256 Patienten mit einem schnell wachsenden Krebs der Bauchspeicheldrüse fand sich kein Unterschied im Wiederauftreten zwischen denen, die vor der Operation biopsiert wurden im Vergleich zu denen, bei denen das nicht erfolgte.
- Tumorzellen beziehungsweise Fragmente von diesen Zellen können heute schon im Blut in speziellen Verfahren nachgewiesen werden. Bei circa 50 Prozent aller Patienten kann man sie schon vor einer Biopsie im Blutkreislauf nachweisen. Das es trotzdem zu keiner Metastasierung kommt, liegt wahrscheinlich daran, dass die eingeschwemmten Zellen vom eigenen Immunsystem erkannt und vernichtet werden.
- Aber selbst wenn es ein minimales Restrisiko einer Aussat von Tumorzellen gäbe, läßt sich eine Biopsie nicht vermeiden, denn ohne einen mikroskopischen Nachweis eines bösartigen Tumors darf und wird kein Urologe eine Operation, kein Strahlentherapeut eine Bestrahlung und kein Arzt eine medikamentöse Therapie einleiten.
Botschaft am Ende
Dank der modernen bildgebenden Verfahren haben sich für den betroffenen Mann und den betreuenden Urologen bei der Abklärung eines erhöhten oder steigenden PSA-Wertes mehrere entscheidende Vorteile ergeben:
- Mit dem MRT und dem befundenen Radiologen wird die Indikation zur Prostatabiopsie nicht nur exakter, sondern zudem von einem 2. Facharzt interdisziplinär mit beurteilt. Tatsächlich entspricht das der heute oft proklamierten 2. Meinung vor einem operativen Eingriff durch einen unabhängigen Arzt.
- Durch die Fusion von Echtzeitultraschall und dem MRT sind die Entnahmen der Proben extrem präzise und die Wahrscheinlichkeit einer Fehlpunktion stark reduziert worden. Dies setzt allerdings eine hohe Expertise der durchführenden Urologen voraus.
- Hat ein Mann einen erhöhten oder steigenden PSA-Wert, bestand früher nur die Möglichkeit der Ausschlussdiagnostik durch eine Biopsie. Heutzutage kann bei einer unauffälligen MRT-Untersuchung der Prostata (PIRADS 1 oder 2, siehe Tabelle oben) auf eine Biopsie verzichtet werden. Damit können heute rund 40 % der Prostatabiopsien eingespart werden.